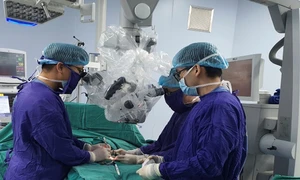
Thực hiện thành công 11 ca ghép phổi
Hiện nay, bệnh phổi là nguyên nhân gây tàn tật và tử vong hàng đầu trên thế giới. Tại Việt Nam, ghi nhận tại Khoa Hô hấp, Bệnh viện Phổi Trung ương có khoảng 6,7% ca bệnh mắc bệnh phổi tắc nghẽn mãn tính, 6 - 7% ca mắc bệnh phổi mô kẽ phải điều trị suốt đời; nhiều trường hợp chỉ có cơ hội sống khi được ghép phổi. Trong khi đó, gánh nặng bệnh phổi có chiều hướng gia tăng đáng kể, nhất là sau giai đoạn đại dịch Covid-19 càng làm cho nhu cầu phát triển các kỹ thuật tiên tiến, hiệu quả trở nên cấp thiết hơn bao giờ hết, đáp ứng nhu cầu của người dân.
Theo TS. Dương Đức Hùng, Giám đốc Bệnh viện Việt Đức, kể từ ca ghép phổi thành công đầu tiên cách đây 30 năm, ghép phổi đã nhanh chóng trở thành tiêu chuẩn chăm sóc được thiết lập để điều trị bệnh phổi giai đoạn cuối ở những bệnh nhân có chỉ định ghép. Những tiến bộ trong bảo tồn phổi, kỹ thuật phẫu thuật và chế độ ức chế miễn dịch đã dẫn đến việc thực hiện thường quy ghép phổi trên toàn thế giới cho ngày càng nhiều bệnh nhân, với các chỉ định rộng hơn.
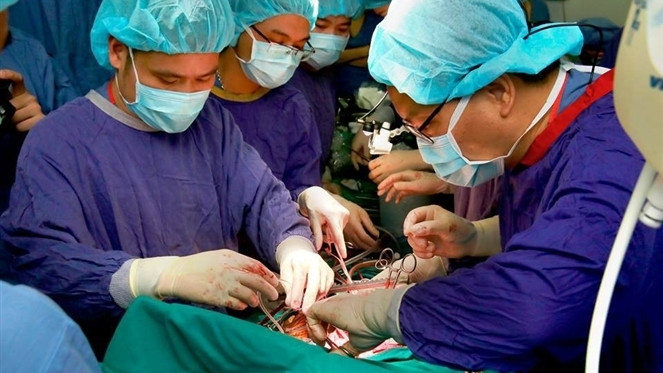
Ca ghép phổi lớn thành công nhất gần đây là ca ghép được thực hiện vào chiều 30 Tết Nguyên đán vừa qua. Để thực hiện ca ghép, Bệnh viện Phổi Trung ương đã huy động khoảng 80 cán bộ y, bác sĩ bệnh viện trực tiếp tham gia (và nhiều nhân lực khác sẵn sàng điều động, làm việc trực tuyến) cùng sự phối hợp và hỗ trợ từ Trung tâm Điều phối ghép tạng Quốc gia, Bệnh viện 108, Bệnh viện E, Bệnh viện Hữu nghị, Bệnh viện Tim Hà Nội…
Sau khi hội chẩn với các giáo sư nước ngoài, ca phẫu thuật đã được tiến hành và ca ghép đã thành công tốt đẹp ở mức cao nhất. Trên thế giới, ghép phổi hầu hết chỉ được thực hiện ở các nước phát triển do đây là kỹ thuật ghép tạng rất khó và chi phí lớn nhưng tại Bệnh viện Phổi Trung ương, ca ghép này lại được thực hiện thành công trên một người bệnh nghèo ở vùng núi cao Bắc Kạn. Đây là dấu mốc lớn ghi nhận tiến bộ vượt bậc của các bác sĩ Bệnh viện Phổi Trung ương với những chỉ đạo và quan tâm đặc biệt của Bộ Y tế và Cục Quản lý Khám, chữa bệnh.
Theo PGS. Đồng Văn Hệ, Phó Giám đốc Bệnh viện Việt Đức, Giám đốc Trung tâm Điều phối quốc gia về ghép bộ phận cơ thể người, trong số các tạng ở Việt Nam đang ghép tốt, thì tụy và phổi có số lượng ghép rất ít với một ca ghép tụy, 11 ca phổi, trong khi thận thì hầu như ngày nào cũng ghép. Riêng tại Bệnh viện Việt Đức, mỗi tuần ghép từ 3 - 5 ca.
Cần sự phối hợp chặt chẽ
Nhiều chuyên gia cho rằng, ghép phổi vẫn là một thách thức, bởi quy trình chuyên môn kỹ thuật của ghép phổi rất khác so với kỹ thuật ghép của nhiều tạng khác. Không giống như tim, công tác ghép phổi phải được chuẩn bị trước từ rất sớm. Để hoàn thiện quy trình ghép phổi, phải có sự kết hợp chặt chẽ giữa công tác nội khoa phía người nhận với bên có người hiến. Một bệnh nhân chết não hiến tặng phổi, nếu không có đơn vị nào sẵn sàng chờ để ghép thì sẽ phải bỏ lá phổi đó đi.
Theo PGS.TS Nguyễn Đồng Hệ, nguyên nhân khiến việc ghép tụy và phổi lại ít như vậy vì phổi là tạng ghép khó, chi phí cao, phổi lại là tạng cần lấy từ người hiến chết, không như thận - có thể ghép từ người hiến sống. Việt Nam từng có ca ghép phổi từ người hiến sống, nhưng là 2 người hiến sống (mỗi người hiến 1 phần phổi) mới đủ để ghép cho một người bệnh. Người sống hiến phổi rất khó, phức tạp và nguy hiểm.
Trên thế giới rất ít khi lấy phổi từ người hiến sống để ghép, chủ yếu lấy từ người chết não/chết tim để ghép. Trong khi, tỷ lệ hiến từ người chết não/chết tim ở Việt Nam thấp nên nguồn hiến phổi cũng còn thấp. Bên cạnh đó, một người chết não có thể hiến được 2 thận cho 2 người, gan cho 2 người, 1 tim, thì phổi chỉ có thể hiến được hơn 20% phổi, bởi việc hồi sức và bảo quản phổi có khó khăn riêng.
Không chỉ khó về kỹ thuật ghép mà việc chăm sóc sau ghép cũng khác hoàn toàn các tạng khác; khâu hồi sức và chăm sóc sau ghép cũng vô cùng khó khăn; kíp chăm sóc sau ghép và kíp mổ phải phối hợp 24/24 và phải theo dõi thường xuyên bệnh nhân trong khoảng thời gian từ 8 - 9 tháng.
TS. Đinh Văn Lượng, Giám đốc Bệnh viện Phổi Trung ương cho rằng, nếu muốn ghép phổi trở thành phương pháp điều trị với người bệnh phổi mạn tính giai đoạn cuối thì không còn cách nào khác là phải sắp xếp lại công tác ghép phổi với sự kết hợp chặt chẽ giữa các chuyên khoa.
Để đẩy mạnh ghép phổi, có ý kiến cho rằng, cần sửa Luật Hiến, lấy, ghép mô, bộ phận cơ thể người và hiến, lấy xác 2006; có cơ chế đầu tư cơ sở vật chất, máy móc thiết bị, môi trường… liên quan đến ghép phổi. Đặc biệt, cần kết hợp giữa các bệnh viện, các trung tâm có chuyên môn cao để hỗ trợ lẫn nhau cả về kỹ thuật ghép và chăm sóc sau ghép.