Những dấu hiệu cho biết bạn bị ung thư đại trực tràng
Theo Bệnh viện K, ung thư đại trực tràng là một trong những bệnh ung thư phổ biến trên thế giới. Theo GLOBOCAN 2020, ung thư đại trực tràng đứng thứ 4 về tỷ lệ mắc mới (6%) và đứng thứ 5 về tỷ lệ tử vong (5.8%) do ung thư. Tại Việt Nam, ung thư đại trực tràng nằm trong số 6 bệnh ung thư thường gặp.
Bệnh đang có xu hướng gia tăng, theo thống kê từ năm 2000, tỷ lệ mắc ung thư đại trực tràng chuẩn hóa theo tuổi ở nam và nữ tương ứng là 11.4/100.000 và 8.3/100.000 đã tăng lên rõ rệt, tương ứng là 19/100.000 và 14.5/100.000, những con số này vẫn chưa có dấu hiệu hạ nhiệt theo thống kê năm 2020.
Nguyên nhân và các yếu tố ung thư đại tràng
Yếu tố dinh dưỡng: Ung thư đại trực tràng liên quan chặt chẽ với chế độ ăn nhiều thịt, mỡ động vật. Thực phẩm có nhiều mỡ, thịt động vật làm tăng lượng acid mật, làm thay đổi và thúc đẩy sự phát triển các vi khuẩn trong ruột, nhất là những vi khuẩn yếm khí như Clostridia.
Các vi khuẩn này có thể biến đổi các acid mật thành các chất chuyển hóa có khả năng tác động tới sự sinh sản của các tế bào biểu mô ruột.
Những thực phẩm có nhiễm các hóa chất gây ung thư như benzopyren, nitrosamin… cũng có khả năng gây ung thư. Chế độ ăn ít chất xơ, làm giảm khối lượng của phân và kéo dài thời gian phân ở lại trong ruột, tạo cơ hội cho sự sản xuất các chất sinh ung thư nội sinh, làm niêm mạc ruột phải tiếp xúc lâu hơn với các chất gây ung thư.
Chế độ ăn thiếu các Vitamin A,B,C,E, thiếu canxi làm tăng nguy cơ gây ung thư.
Các tổn thương tiền ung thư: Viêm đại trực tràng chảy máu và bệnh Crohn: khoảng 20-25% bệnh nhân viêm đại trực tràng chảy máu có nguy cơ bị ung thư hóa sau thời gian trên 10 năm.
Polyp đại trực tràng là những thương tổn tiền ung thư, chẳng hạn như: Polyp tuyến, polyp tăng sản và polyp loạn sản phôi. Những polyp có kích thước >2cm có nguy cơ ung thư cao.
Yếu tố di truyền: Yếu tố di truyền đóng vai trò quan trọng trong sinh bệnh ung thư đại trực tràng, với gen sinh ung thư và các hội chứng di truyền bao gồm: bệnh đa polyp đại trực tràng gia đình và hội chứng ung thư đại trực tràng di truyền không có polyp. Các hội chứng di truyền trong ung thư đại trực tràng bao gồm:
- Bệnh đa polyp đại trực tràng gia đình (FAP): di truyền gen trội nhiễm sắc thể thường, gồm rất nhiều polyp trong lòng đại trực tràng (>100), phần lớn ung thư hóa trước tuổi 40.
- Hội chứng Peutz-Jeghers: di truyền gen trội nhiễm sắc thể thường. Bệnh nhân có nhiều polyp trong ống tiêu hóa kèm theo các vết sắc tố ở da, niêm mạc miệng.
- Hội chứng Gardner: gồm đa polyp kèm theo u bó sợi.
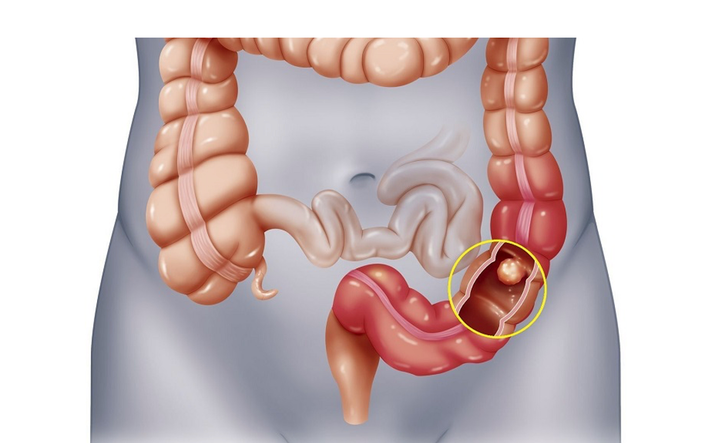
Triệu chứng lâm sàng:
Triệu chứng cơ năng:
- Rối loạn lưu thông ruột: đây là dấu hiệu sớm, báo động ung thư nhưng hay bị bỏ qua. Sớm nhất có thể chỉ là những thay đổi thói quen đại tiện, thay đổi giờ giấc đi ngoài, số lần đi ngoài từ vài lần đến hàng chục lần trong ngày. Bệnh nhân có khi bị táo bón, bị đi ngoài phân lỏng, hoặc xen kẽ cả táo bón và đi ngoài phân lòng.
- Đi ngoài nhầy máu là triệu chứng hay gặp nhất của ung thư đại trực tràng. Đây là triệu chứng quan trọng, báo hiệu ung thư trực tràng. Bệnh nhân có thể đi ngoài ra máu đỏ tươi, hoặc lờ mờ máu cá, từng đợt hoặc kéo dài. Dấu hiệu đi ngoài ra máu có thể nhầm sang bệnh lỵ hoặc viêm đại trực tràng, trĩ.
- Đau vùng hạ vị, buồn đi ngoài, cảm giác đi ngoài không hết phân…là những dấu hiệu hay gặp.
- Hội chứng ỉa lỏng hay gặp ung thư đại tràng phải trong khi hội chứng táo bón tắc ruột gặp ở đại tràng trái.
- Thay đổi khuôn phân: phân có thể bị dẹt, vẹt góc, hoặc có những rãnh, những vết trên khuôn phân được tạo ra do khối u ở trực tràng.
- Những biến chứng của u như bán tắc, tắc ruột, thủng u gây viêm phúc mạc.
Triệu chứng toàn thân:
- Thiếu máu: bệnh nhân bị mất máu do chảy máu trực tràng kéo dài, da xanh, niêm mạc nhợt, xét nghiệm thấy giảm hồng cầu, huyết sắc tố.
- Gầy sút: bệnh nhân có thể gầy sút 5-10kg trong vòng 2-4 tháng.
- Suy nhược: bệnh tiến triển lâu làm suy mòn.
Triệu chứng thực thể
- Thăm trực tràng: là phương pháp thăm khám quan trọng không chỉ để chẩn đoán bệnh mà còn để sàng lọc ung thư trực tràng trong cộng đồng. Thăm trực tràng cho phép phát hiện được khối u trực tràng, vị trí, kích thước u so với chu vi, mức độ di động hay cố định của u.
- Thăm khám bụng có thể sờ thấy khối u đại tràng phải và đại tràng sigma. Ngoài ra, có thể phát hiện các biến chứng của ung thư đại trực tràng: các dấu hiệu tắc ruột, viêm phúc mạc.


