Mỗi năm thêm 8.000 trẻ sinh ra bị bệnh tan máu bẩm sinh: Giải pháp nào dự phòng?
Tính toán theo tỷ lệ mang gen bệnh, cũng như tỷ lệ kết hôn ngẫu nhiên và tỷ lệ sinh con hiện nay, mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng, khoảng 900 trẻ không thể ra đời do phù thai.
Thông tin trên được TS.BS Nguyễn Thị Thu Hà, Giám đốc Trung tâm Thalassemia, Viện Huyết học - Truyền máu Trung ương, cho biết tại Talkshow “Tan máu bẩm sinh - Những hệ lụy có thể phòng tránh”, trong khuôn khổ Ngày hội Tư vấn vô sinh - hiếm muộn năm 2025, do Bệnh viện Bưu điện tổ chức ngày 2/8.

Cặp vợ chồng mang gen bệnh thalassemia, mỗi lần sinh có 25% nguy cơ con bị bệnh mức độ nặng
Theo TS.BS Nguyễn Thị Thu Hà, bệnh tan máu bẩm sinh (thalassemia) là bệnh di truyền lặn trên nhiễm sắc thể thường. Do vậy tỷ lệ nam và nữ bị bệnh như nhau. Khi cả vợ và chồng cùng mang gen bệnh thalassemia thì mỗi lần sinh có 25% nguy cơ con bị bệnh mức độ nặng, 50% khả năng con mang một gen bệnh và 25% khả năng con bình thường.
Tính toán theo tỷ lệ mang gen bệnh, cũng như tỷ lệ kết hôn ngẫu nhiên và tỷ lệ sinh con hiện nay, mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng, khoảng 900 trẻ không thể ra đời do phù thai, 5.000 đứa trẻ khác mang gen bệnh mà cộng đồng đôi khi không thể biết.
TS.BS Nguyễn Thị Thu Hà phân tích, thalassemia là bệnh lý của tế bào hồng cầu. Chức năng của hồng cầu là vận chuyển oxy đi khắp cơ thể để nuôi tất cả tế bào. Trong hồng cầu, thành phần quan trọng nhất để vận chuyển oxy là huyết sắc tố và trong huyết sắc tố có chuỗi globin - thành phần rất quan trọng để vận chuyển oxy.
Mỗi thể bệnh thalassemia là do bất thường tổng hợp một loại chuỗi globin. Khi đó, chức năng hồng cầu bất thường, hồng cầu không vận chuyển được oxy và đời sống hồng cầu bị ngắn lại. Khi hồng cầu bị vỡ (tan máu) nhiều, cơ thể không sinh đủ máu sẽ dẫn đến thiếu máu.
Bệnh tan máu bẩm sinh có nhiều mức độ lâm sàng khác nhau. Trong đó, mức độ rất nặng là thai nhi phù, thường tử vong trước hoặc ngay khi sinh.
Ở mức độ nặng và trung bình, bệnh nhân có biểu hiện lâm sàng chung như thiếu máu, nếu không được truyền máu thường xuyên (trung bình 20 ngày một lần) sẽ ảnh hưởng đến tất cả cơ quan trong cơ thể. Khi bị thiếu máu nhiều, bệnh nhân không thể trưởng thành bình thường, còi cọc, chậm phát triển, tổn thương các tuyến nội tiết, suy giảm chức năng sinh dục,... Rất nhiều bệnh nhân không có cơ hội làm bố mẹ.
Khi truyền máu thường xuyên, bệnh nhân cũng có nhiều nguy cơ sức khỏe như thừa sắt, làm tổn thương các cơ quan và gây ra những biến chứng nặng. Ngoài ra, tan máu bẩm sinh cũng dẫn tới những gánh nặng lớn về vấn đề xã hội cho bản thân bệnh nhân, gia đình và toàn xã hội.
“Nếu không có máu để truyền, bệnh nhân tan máu bẩm sinh mức độ nặng chỉ sống dưới 10 tuổi. Nếu được truyền máu nhưng không thải sắt tốt, bệnh nhân chỉ sống được đến khoảng 20 tuổi với rất nhiều gánh nặng bệnh tật. Trường hợp đáp ứng cả truyền máu và thải sắt thường xuyên sẽ sống tốt hơn, nhưng để tuân thủ được lộ trình điều trị là một vấn đề rất khó, vì không phải bệnh nhân nào cũng có thể 20 ngày đi viện một lần suốt cuộc đời. Chính vì vậy mà bệnh nhân tan máu bẩm sinh thường bị rất nhiều biến chứng”, TS.BS Nguyễn Thị Thu Hà cho hay.

Giải pháp nào dự phòng bệnh thalassemia?
Theo ThS.BS Vương Vũ Việt Hà, Phó Giám đốc Trung tâm Hỗ trợ sinh sản, Bệnh viện Bưu điện, các số liệu thống kê tại Việt Nam cho thấy, trung bình cứ 10 - 12 người sẽ có 1 người mang gen bệnh tan máu bẩm sinh. Tuy nhiên, rất nhiều người không biết bản thân mang gen bệnh, chỉ khi đi khám, xét nghiệm công thức máu mới bắt đầu nghi ngờ.
Hiện nay, trong quá trình làm thụ tinh ống nghiệm, áp dụng kỹ thuật di truyền tiền làm tổ đã giúp các nhà phôi học phát hiện những phôi khỏe mạnh và phôi bị bệnh. Đây chính là phương pháp điều trị dự phòng bệnh Thalassemia chủ động dựa vào công nghệ gen và thụ tinh ống nghiệm.
ThS.BS Vương Vũ Việt Hà cho biết khi xác định các cặp vợ chồng có nguy cơ, rủi ro sinh ra những em bé bị tan máu bẩm sinh sẽ tiến tới làm thụ tinh ống nghiệm. Các chuyên gia sẽ lấy một vài phôi bào đem đi phân tích về di truyền để biết tổ hợp gen của những phôi này có sinh ra em bé bị bệnh hay không, từ đó ưu tiên sử dụng phôi sẽ sinh ra em bé khỏe mạnh.
Đối với những gia đình đã từng có con đầu lòng bị tan máu bẩm sinh, có thể kết hợp tìm kiếm phôi trùng về mặt miễn dịch, từ đó em bé cũng có thể là cơ hội để hỗ trợ cho anh/chị ruột ghép tế bào gốc và vượt qua được bệnh.
Tuy nhiên các chuyên gia cũng nhấn mạnh, chỉ có một tỷ lệ nhất định ca ghép tế bào gốc thành công và phương pháp này cũng rất tốn kém về chi phí. Do đó, việc dự phòng bệnh ngay từ đầu vẫn là giải pháp tốt nhất.
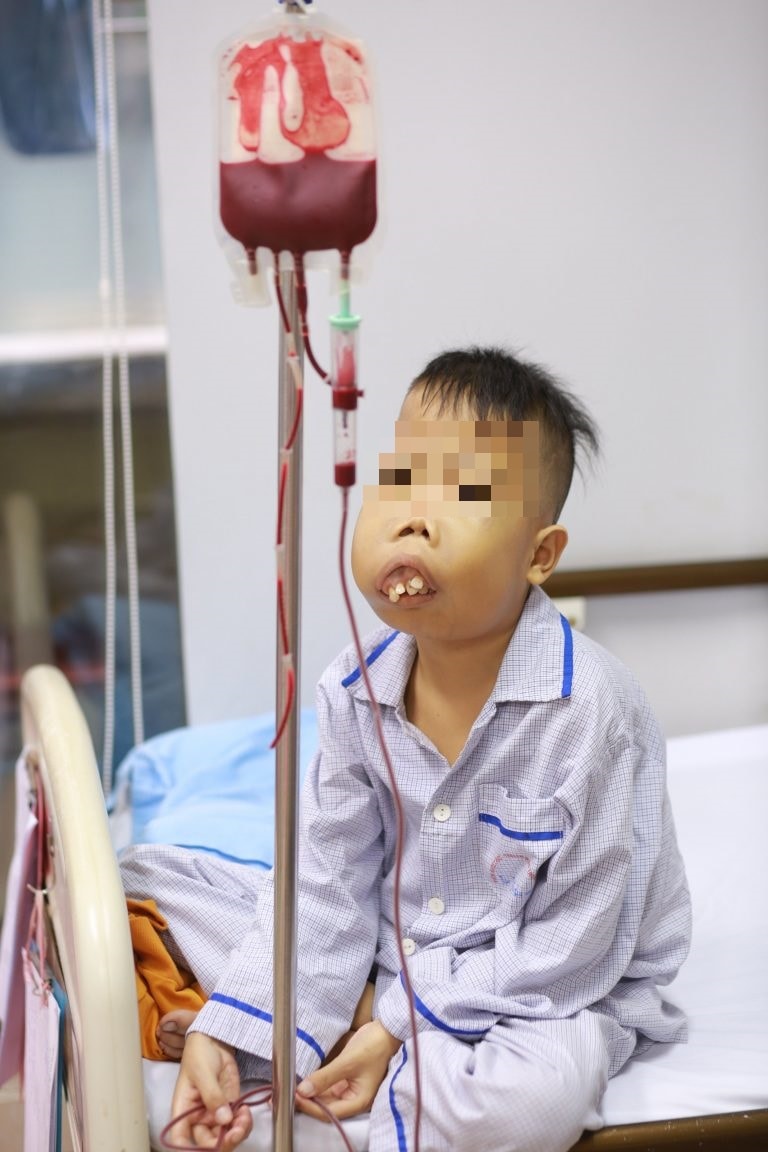
TS.BS Nguyễn Thị Thu Hà, Giám đốc Trung tâm Thalassemia, Viện Huyết học - Truyền máu Trung ương khuyên các cặp đôi có ý định sinh con nên làm xét nghiệm tổng phân tích tế bào máu để xác định bản thân thuộc đối tượng có nguy cơ hay không có nguy cơ.
Trường hợp có nguy cơ, cần làm xét nghiệm sâu hơn để khẳng định thể đột biến gen hoặc thể bệnh, từ đó có hướng can thiệp phù hợp.
Tuy nhiên, dù xác định bản thân mang gen bệnh cũng không nên quá sợ hãi hay tiêu cực mà giấu giếm.
“Nhiều người giấu chuyện gia đình có gen bệnh, hoặc đi xét nghiệm thấy bác sĩ tư vấn mình có nguy cơ mang gen bệnh mà không dám chia sẻ cho người bạn đời. Điều này rất nguy hiểm. Hiện nay khoa học đã phát triển, chúng ta hoàn toàn có thể nhờ IVF để sinh ra những em bé khỏe mạnh, các bác sĩ hỗ trợ sinh sản có thể giúp chúng ta”, TS.BS Nguyễn Thị Thu Hà nhấn mạnh.
Ngày hội Tư vấn vô sinh - hiếm muộn được Bệnh viện Bưu điện tổ chức thường niên từ năm 2016 đến nay. Năm 2025, ngày hội có chủ đề: “Hành trình tìm con - Trường hợp khó, có IVF Bưu điện”.
Tại Ngày hội, các y bác sĩ, chuyên gia giỏi trong lĩnh vực hỗ trợ sinh sản và di truyền đã mang đến cho người bệnh vô sinh, hiếm muộn và các cặp vợ chồng mong con nhiều thông tin hữu ích về tầm soát sức khỏe sinh sản và các bệnh lý di truyền như tan máu bẩm sinh (Thalassemia), teo cơ tủy, loạn dưỡng cơ Duchenne, loạn sản sụn xương, rối loạn chuyển hóa…
Cùng với đó, các bác sĩ, chuyên gia cũng trực tiếp tư vấn, giải đáp các vấn đề liên quan đến việc làm thế nào có thể sinh con khỏe mạnh, biện pháp ngăn chặn bệnh lý di truyền ảnh hưởng đến chất lượng nòi giống. Đặc biệt, với những trường hợp khó, các bác sĩ sẽ tư vấn hướng điều trị phù hợp, áp dụng các kỹ thuật hỗ trợ sinh sản tiên tiến đang được triển khai hiệu quả.
Chia sẻ tại Ngày hội, TTƯT.ThS.BSCKII Trần Hùng Mạnh, Giám đốc Bệnh viện Bưu điện nhấn mạnh, Trung tâm Hỗ trợ sinh sản luôn là một điểm sáng của Bệnh viện Bưu điện, tập trung vào 3 giá trị cốt lõi: nâng cao hiệu quả điều trị, lan tỏa giá trị nhân văn và tối ưu hóa trải nghiệm của người bệnh.
Giám đốc Bệnh viện Bưu điện cho biết Ngày hội Tư vấn vô sinh - hiếm muộn được tổ chức nhằm lan tỏa giá trị nhân văn cho cộng đồng. Sau Ngày hội, từ ngày 4/8-8/8, bệnh viện tiếp tục tổ chức chương trình khám tư vấn vô sinh hiếm muộn miễn phí đợt hai năm 2025, dự kiến khoảng 10.000 lượt bệnh nhân được khám và tư vấn.


